Gestacijski dijabetes
Gestacijski dijabetes (trudnički dijabetes, trudnički šećer) je stanje u kojemu žena koja prije trudnoće nije imala dijabetes, istu razvije u trudnoći.[1] Gestacijski dijabetes općenito ima malo simptoma;[1] međutim, povećava rizik od preeklampsije, depresije i povećava mogućnost da se porod izvrši carskim rezom.[1] Djeca rođena majkama s loše kontroliranim gestacijskim dijabetesom imaju povećan rizik od prevelikog rasta pri porodu, niskog šećera u krvi nakon rođenja i žutice.[1] Dugoročno, djeca čije su majke u trudnoći imale dijabetes imaju povećani rizik za prekomjernu težinu i razvoj dijabetesa tipa 2.[1]
Gestacijski dijabetes može se pojaviti tijekom trudnoće zbog rezistencije na inzulin ili smanjene proizvodnje inzulina.[1] Čimbenici rizika uključuju prekomjernu tjelesnu težinu, prethodnu dijagnozu gestacijskog dijabetesa, obiteljsku povijest dijabetesa tipa 2 i sindrom policističnih jajnika.[1] Dijagnoza se postavlja krvnim pretragama.[1] Za trudnice s normalnim rizikom, pregled se preporučuje između 24 i 28 tjedana trudnoće.[1][2] Za one s visokim rizikom, testiranje se može obaviti pri prvom prenatalnom pregledu.[1]
Prevencija podrazumjeva održavanje normalne tjelesne težine i tjelesnu aktivnost prije trudnoće.[1] Gestacijski dijabetes liječi se promjenama u prehrani, tjelovježbom, lijekovima (poput metformina) i eventualno injekcijama inzulina.[1] Većina žena može regulirati šećer u krvi dijetom i tjelovježbom.[2] Testiranje razina šećera u krvi među oboljelima često se preporučuje četiri puta dnevno.[2] Dojenje se preporučuje što je prije moguće nakon poroda.[1]
Gestacijski dijabetes pogađa 3 – 9% trudnoća, ovisno o ispitivanoj populaciji.[2] Posebno je čest tijekom posljednja tri mjeseca trudnoće.[1] Pogađa 1% mlađih od 20 godina i 13% starijih od 44 godine.[2] Više etničkih skupina, uključujući Azijatkinje, američke Indijanke, Australke-domorotkinje i stanovnice Pacifika, izložene su većem riziku.[2][1] U 90% slučajeva gestacijski dijabetes nestaje nakon rođenja djeteta.[1] Žene su, međutim, u povećanom riziku od razvoja dijabetesa tipa 2.[2]
Klasifikacija[uredi | uredi kôd]
Gestacijski dijabetes formalno se definira kao "bilo koji stupanj netolerancije na glukozu s početkom ili prvim prepoznavanjem tijekom trudnoće".[3] Ova definicija priznaje mogućnost da je žena prethodno imala nedijagnosticirani dijabetes melitus ili da je razvila dijabetes slučajno s trudnoćom. Hoće li simptomi nestati nakon trudnoće također je nevažno za dijagnozu.[4] Žena ima dijagnozu gestacijskog dijabetesa kada se nentolerancija na glukozu nastavi i nakon 24 do 28 tjedana trudnoće.
Klasifikacija White, nazvana po Priscilli White,[5] pionirki u istraživanju utjecaja tipova dijabetesa na perinatalni ishod, naširoko se koristi za procjenu majčinskog i fetalnog rizika.[6] Razlikuje gestacijski dijabetes (tip A) i pregestacijski dijabetes (dijabetes koji je postojao prije trudnoće). Ove se dvije skupine dalje dijele prema svojim povezanim rizicima i upravljanju.[7]
Dva podtipa gestacijskog dijabetesa prema ovom klasifikacijskom sustavu su:
- Tip A1: abnormalni oralni test tolerancije glukoze (OGTT), ali normalna razina glukoze u krvi tijekom posta i dva sata nakon jela; dovoljna izmjena prehrane za kontrolu razine glukoze
- Tip A2: abnormalni OGTT pogoršan abnormalnim razinama glukoze tijekom posta i/ili nakon jela; potrebna dodatna terapija inzulinom ili drugim lijekovima
Dijabetes koji je postojao prije trudnoće također je podijeljen u nekoliko podtipova prema ovom sustavu:
- Tip B: nastaje u dobi od 20 ili više godina i traje manje od 10 godina.
- Tip C: počinje u dobi od 10 do 19 godina ili traje od 10 do 19 godina.
- Tip D: početak prije 10. godine ili trajanje duže od 20 godina.
- Tip E: otvoreni dijabetes melitus s kalcificiranim zdjeličnim žilama.
- Tip F: dijabetička nefropatija.
- Tip R: proliferativna retinopatija.
- Tip RF: retinopatija i nefropatija.
- Tip H: ishemijska bolest srca.
- Tip T: prethodna transplantacija bubrega.
Rana dob početka ili dugotrajna bolest podrazumijeva veći rizik (vidi prve tri podvrste).
Dostupna su još dva skupa kriterija za dijagnosticiranje gestacijskog dijabetesa, oboje temeljeni na razini šećera u krvi.[8]
Kriteriji za dijagnosticiranje gestacijskog dijabetesa, primjenom testa tolerancije glukoze od 100 grama, prema Carpenteru i Coustanu:[9]
- Post 95 mg/dl
- 1 sat 180 mg/dl
- 2 sata 155 mg/dl
- 3 sata 140 mg/dl
Kriteriji za dijagnozu gestacijskog dijabetesa prema Nacionalnoj skupini podataka o dijabetesu:[8][10]
- Post 105 mg/dl
- 1 sat 190 mg/dl
- 2 sata 165 mg/dl
- 3 sata 145 mg/dl
Rizični faktori[uredi | uredi kôd]
Klasični čimbenici rizika za razvoj gestacijskog dijabetesa su:[11]
- Sindrom policističnih jajnika
- Prethodna dijagnoza gestacijskog dijabetesa ili predijabetesa, poremećene tolerancije glukoze ili poremećene glikemije natašte
- Obiteljska povijest gdje rođak prvog stupnja ima dijabetes tipa 2
- Dob majke - faktor rizika žene raste sa starenjem (posebno za žene starije od 35 godina).
- Očeva dob - jedno je istraživanje pokazalo da je očeva dob iznad 55 godina povezana s gestacijskim dijabetesom[12]
- Etnička pripadnost (oni s većim faktorima rizika uključuju Afroamerikance, Afrokaribijce, Indijance, Hispanoamerikance, stanovnike Pacifika i ljude podrijetlom iz Južne Azije)
- Prekomjerna tjelesna težina, pretilost ili ozbiljna pretilost povećavaju rizik redom za faktor 2.1, 3.6 i 8.6.[13]
- Prethodna trudnoća koja je rezultirala djetetom s makrosomijom (velika porođajna težina: veća od 90. percentila ili veća od 4000 g.)
- Ranije opstetričke komplikacije
- Drugi genetski čimbenici rizika: Postoji najmanje 10 gena u kojima je određeni polimorfizam povezan s povećanim rizikom od gestacijskog dijabetesa, ponajviše TCF7L2.[14]
Statistike pokazuju i dvostruki rizik od gestacijskog dijabetesa kod pušača.[15] Sindrom policističnih jajnika također je rizični faktor,[11] iako su relevantni dokazi proturječni.[16] Neka su istraživanja razmatrala kontroverznije moguće čimbenike rizika, poput niskoga rasta.[17]
Oko 40 do 60% žena s gestacijskim dijabetesom nemaju dokaziv faktor rizika, iz tog razloga mnogi se zalažu za pregled svih žena.[18] Obično, žene s gestacijskim dijabetesom ne pokazuju simptome (još jedan razlog sistematskog pregleda), ali neke žene mogu pokazati povećanu žeđ, pojačano mokrenje, umor, mučninu i povraćanje, infekciju mjehura, gljivične infekcije i zamagljen vid.[19]

Precizni mehanizmi koji su u osnovi gestacijskog dijabetesa i dalje su nepoznati. Osnovno obilježje gestacijskog dijabetesa je povećana rezistencija na inzulin. Smatra se da hormoni trudnoće i drugi čimbenici ometaju djelovanje inzulina koji se veže za inzulinske receptore. Smetnje se vjerojatno javljaju na razini staničnog signalnog puta izvan inzulinskog receptora.[20] Budući da inzulin potiče ulazak glukoze u većinu stanica, inzulinska rezistencija sprječava glukozu da pravilno uđe u stanice. Kao rezultat toga, glukoza ostaje u krvotoku, gdje se njezina razina povećava. Za prevladavanje ovog otpora potrebno je više inzulina, što dovodi do povećane proizvodnje inzulina za oko 1,5 do 2,5 puta više nego u normalnoj trudnoći.[20]
Nije jasno zašto neke žene nisu u stanju uravnotežiti potrebe za inzulinom što dovodi do razvoja gestacijskog dijabetesa. Dano je međutim, niz objašnjenja, sličnih onima kod dijabetesa tipa 2: autoimunost, mutacije pojedinačnih gena, pretilost, zajedno s drugim mehanizmima.[21] Brojni probirni dijagnostički testovi korišteni su za traženje visoke razine glukoze u plazmi ili serumu u definiranim okolnostima. Jedna metoda je postupni pristup, gdje nakon sumnjivog rezultata probirnog testa slijedi dijagnostički test. Opsežniji dijagnostički test može se koristiti izravno pri prvom prenatalnom posjetu kod žena s visokorizičnom trudnoćom. (npr. kod onih sa sindromom policističnih jajnika ili acanthosis nigricans).[22]
Dijagnostika[uredi | uredi kôd]
Trenutno nema dovoljno istraživanja koja bi pokazala koji je najbolji način dijagnosticiranja gestacijskog dijabetesa.[23] Rutinskim pregledom trudnica testom glukoze može se otkriti više žena s gestacijskim dijabetesom nego uzevši u obzir samo faktore rizika.[24] Nije jasno kako ti testovi utječu na ostatak trudnoće.
Načini liječenja[uredi | uredi kôd]
Mišljenja se razlikuju o optimalnim probirnim i dijagnostičkim mjerama, dijelom zbog razlika u riziku stanovništva, razmatranja isplativosti i nedostatka baze dokaza koja bi podržala velike nacionalne programe probira.[25] Najrazrađeniji režim uključuje nasumični test glukoze u krvi tijekom prvog prenatalnog pregleda, probirni test izazova glukoze oko 24 - 28 tjedna trudnoće, nakon čega slijedi OGTT ako su testovi izvan normalnih granica. Ako je sumnja na gestacijski dijabetes velika, žena se može testirati ranije.[4]
Prevencija[uredi | uredi kôd]
Dodatak vitamina D tijekom trudnoće može umanjiti pojavu gestacijskog dijabetesa.[26] Studijom iz 2015. utvrđeno je da je umjerena tjelesna tjelovježba tijekom trudnoće učinkovita za prevenciju gestacijskog dijabetesa.[27] Studija iz 2014. međutim nije dokazala značajni učinak tjelovježbe.[28] Nije jasno da li dijetetski savjeti pomažu u smanjenju rizika od gestacijskog dijabetesa.[29]
Intervencije u prehrani i tjelesnoj aktivnosti namijenjene sprječavanju prekomjernog povećanja tjelesne težine tijekom trudnoće smanjuju stope gestacijskog dijabetesa. Međutim, učinak ovih intervencija ovisi o indeksu tjelesne mase osobe, kao i o regiji u kojoj su studije provedene.[30]
Predloženo je da za žene koje su imale gestacijski dijabetes potpora između trudnoća može smanjiti njihove šanse za ponovni gestacijski dijabetes u budućim trudnoćama.[31] Ova podrška podrazumijeva ispravnu prehranu i tjelovježbu, gubitak prekomjerne tjelesne težine, edukaciju i savjete o načinu života[31] Međutim, nema istraživanja koja bi pokazala da li intervencije između trudnoća smanjuju broj slučajeva koji ponovno razviju gestacijski dijabetes.[31]
Teoretski, prestanak pušenja može smanjiti rizik od gestacijskog dijabetesa među pušačicama.
Liječenje[uredi | uredi kôd]
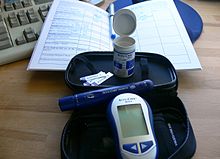
Liječenje gestacijskog dijabetesa dijetom i inzulinom smanjuje zdravstvene probleme majke i djeteta.[32] Liječenje je također povezano s većim brojem indukcija poroda.[32]
Ponovljeni OGTT treba provesti 6 tjedana nakon poroda, kako bi se potvrdilo da je dijabetes nestao. Nakon toga se savjetuje redoviti pregled za dijabetes tipa 2.[11]
Intervencije u načinu života predviđaju vježbe, savjete o prehrani, intervencije u ponašanju, smanjenje psihološkog stresa, samokontrolu glukoze i druge kombinirane intervencije.[33] Čini se da žene s gestacijskim dijabetesom koje primaju savjete u vezi životnih navika imaju manju učestalost postporođajne depresije, te je veća vjerojatnost da će nakon poroda lakše postići željenu težinu u odnosu na žene koje nisu primale nikakve savjete.[33] Manje je vjerojatno da će njihove bebe biti velike za njihovu gestacijsku dob (makrosomija), te da će imati manje naslage masti pri porodu.[33] Potrebno je više istraživanja kako bi se otkrilo koje su intervencije u životne navike najbolje.[33]
Ako dijabetička dijeta ili GI dijeta, tjelovježba i oralni lijekovi nisu dovoljni za kontrolu razine glukoze, možda će biti potrebna terapija inzulinom.
Razvoj makrosomije može se procijeniti tijekom trudnoće pomoću sonografije. Žene koje koriste inzulin, s anamnezom mrtvorođenog djeteta ili s hipertenzijom liječe se poput žena s dijagnosticiranim dijabetesom.[18]
Način života[uredi | uredi kôd]
Savjetovanje prije trudnoće (primjerice o preventivnim dodacima folne kiseline) i multidisciplinarno liječenje važni su za dobar ishod trudnoće.[34] Većina žena može upravljati svojim gestacijskim dijabetesom uz promjene u prehrani i tjelovježbu. Samostalno praćenje razine glukoze u krvi može biti vodilja u terapiji. Nekim će ženama trebati antidijabetički lijekovi, najčešće inzulinska terapija.
Svaka prehrana mora osigurati dovoljno kalorija za trudnoću, tipično 2000 do 2500 kcal, isključujući jednostavne ugljikohidrate.[18] Glavni cilj promjena u prehrani je izbjegavanje vršnih razina šećera u krvi. To se može učiniti raspodjelom unosa ugljikohidrata na obroke i međuobroke tijekom dana, te korištenjem izvora ugljikohidrata niskog glikemijskog indeksa, poznatim kao GI dijeta. Budući da je rezistencija na inzulin najveća ujutro, potrebno je više ograničiti ugljikohidrate za doručak.[11] Unošenje više vlakana u hranu s cjelovitim žitaricama ili voće i povrće također može smanjiti rizik od gestacijskog dijabetesa.[35] Nema dovoljno dokaza koji ukazuju na to je li jedna vrsta savjeta o prehrani bolja od druge.[36]
Savjetuju se redovite tjelesne vježbe umjerenog intenziteta, iako nema konsenzusa o specifičnoj strukturi programa vježbanja za gestacijski dijabetes.[11][37] Trudnice koje vježbaju imaju nižu razinu šećera u krvi tijekom posta i nakon jela u odnosu na one koje ne vježbaju.[38] Nije jasno koji je oblik tjelovježbe najbolji u trudnoći.[38]
Istraživanja ukazuju na moguću korist dojenja na smanjenje rizika od dijabetesa i srodnih rizika za majku i dijete.[39]
Lijekovi[uredi | uredi kôd]
Ako se praćenjem utvrdi neuspješna kontrola razine glukoze ovim mjerama ili ako postoje dokazi o komplikacijama poput prekomjernog rasta fetusa, možda će biti potrebno liječenje inzulinom. To je najčešće brzo djelujući inzulin koji se daje neposredno prije jela kako bi se spriječio porast glukoze nakon jela.[11] Potrebno je paziti da se izbjegne niska razina šećera u krvi predoziranjem inzulina. Inzulinska terapija može biti normalna ili vrlo tijesna; više injekcija može rezultirati boljom kontrolom, ali zahtijeva više napora i nema konsenzusa da ona ima velike koristi.[22][40] Cochraneov pregled iz 2016. zaključio je da još uvijek nema kvalitetnih dokaza za određivanje najboljeg raspona šećera u krvi za poboljšanje zdravlja trudnica s gestacijskim dijabetesom i njihovih beba.[41]
Postoje neki dokazi da bi neki oralni lijekovi mogli biti sigurni u trudnoći ili su barem manje opasni za fetus u razvoju od loše kontroliranog dijabetesa. Kada se usporedi koje tablete protiv dijabetesa (oralni lijekovi) najbolje djeluju i jesu najsigurniji, nema dovoljno kvalitetnih istraživanja koja bi poduprla jednu vrstu lijeka u odnosu na drugi.[42] Lijek metformin bolji je od gliburida.[43] Ako se glukoza u krvi ne može adekvatno kontrolirati jednim sredstvom, kombinacija metformina i inzulina može biti bolja od samog inzulina.[43] Drugi pregled je otkrio dobru kratkoročnu sigurnost i za majku i za bebu liječenjem metforminom, ali nejasnu dugoročnu sigurnost.[44]
Pacijentice najčešće preferiraju oralnu primjenu metformina nego injekcije inzulina.[2] Primijećeno je da liječenje sindroma policističnih jajnika metforminom tijekom trudnoće smanjuje razinu gestacijskog dijabetesa.[45]
Gotovo polovica žena nije postigla dovoljnu kontrolu samo s metforminom i bila im je potrebna dodatna terapija inzulinom. U usporedbi s onima koji su se liječili isključivo inzulinom, bilo im je potrebno manje inzulina, a dobili su manje na težini.[46] Bez dugotrajnih studija na djeci žena liječenih ovim lijekom, nejasno je da li postoji mogućnost dugotrajnih komplikacija zbog terapije metforminom.[2] Utvrđeno je da bebe rođene od žena liječenih metforminom razvijaju manje visceralne masti, što ih čini manje sklonima inzulinskoj rezistenciji u kasnijem životu.[46]
Prognoza[uredi | uredi kôd]
Gestacijski dijabetes općenito prolazi nakon rođenja djeteta. Na temelju različitih studija, šanse za razvoj gestacijskog dijabetesa u drugoj trudnoći, ako ga je žena imala u prvoj trudnoći, kreću se između 30% i 84%, ovisno o etničkom porijeklu. Druga trudnoća unutar 1 godine od prethodne trudnoće ima veliku vjerojatnost ponovnog pojavljivanja gestacijskog dijabetesa.[47]
Žene s dijagnozom gestacijskog dijabetesa imaju povećan rizik od razvoja dijabetesa u budućnosti. Rizik je najveći kod žena koje su trebale liječenje inzulinom, imale protutijela povezana s dijabetesom, žene s više od dvije prethodne trudnoće i žene koje su bile pretile (rizici poredani po važnosti).[48][49] Žene kojima je potreban inzulin za liječenje gestacijskog dijabetesa imaju 50% rizik od razvoja dijabetesa u sljedećih pet godina.[50] Ovisno o proučenoj populaciji, dijagnostičkim kriterijima i duljini praćenja, rizik se može uvelike razlikovati.[51] Čini se da je rizik najveći u prvih 5 godina, a da je nakon toga dosegao visoku razinu.[51] Jedno od najdužih studija pratilo je skupinu žena iz Bostona, Massachusetts; polovica ih je razvila dijabetes nakon 6 godina, a više od 70% ih je imalo dijabetes nakon 28 godina.[51] U retrospektivnoj studiji na ženama Navajo, rizik od dijabetesa nakon gestacijskog dijabetesa procijenjen je na 50 do 70% nakon 11 godina.[52] Druga studija pokazala je da je rizik od dijabetesa nakon gestacijskog dijabetesa veći od 25% nakon 15 godina.[53] U populacijama s niskim rizikom od dijabetesa tipa 2, kod mršavih osoba i u žena s autoantitijelima, veća je stopa u razvoju dijabetesa tipa 1 (LADA).[49]
Djeca žena s gestacijskim dijabetesom imaju povećan rizik od pretilosti u djetinjstvu i odrasloj dobi te povećan rizik od intolerancije na glukozu i dijabetesa tipa 2 kasnije u životu.[54] Ovaj rizik se odnosi na povećane vrijednosti glukemije u majci.[55] Trenutno nije jasno koliko genetska osjetljivost i okolišni čimbenici doprinose ovom riziku te može li liječenje gestacijskog dijabetesa utjecati na ovaj ishod.[56]
Relativne koristi i štete različitih oralnih lijekova protiv dijabetesa još nisu dobro shvaćene (2017.)[42]
Postoje oskudni statistički podaci o riziku od drugih stanja u žena s gestacijskim dijabetesom; u Jeruzalemskoj perinatalnoj studiji prijavljeno je da 410 od 37.962 žena imaju gestacijski dijabetes, a postojala je tendencija povećanja raka dojke i gušterače, no potrebno je više istraživanja kako bi se potvrdio ovaj nalaz.[57][58]
Komplikacije[uredi | uredi kôd]
Gestacijski dijabetes predstavlja rizik za majku i dijete. Ovaj je rizik uvelike povezan s nekontroliranom razinom glukoze u krvi i njezinim posljedicama. Rizik se povećava s višom razinom glukoze u krvi.[59] Liječenje koje rezultira boljom kontrolom ovih razina može značajno smanjiti neke rizike od gestacijskog dijabetesa.[60]
Dva glavna rizika koja gestacijski dijabetes izlaže bebi su abnormalnosti rasta i kemijska neravnoteža nakon rođenja, što može zahtijevati prijem na odjel intenzivne njege novorođenčadi. Dojenčad koju su rodile majke s gestacijskim dijabetesom izložena je riziku da i u gestacijskoj dobi (makrosomična)[59] budu velika u nekontroliranom GDM-u, a mala u gestacijskoj dobi i intrauterinoj retardaciji rasta[61] u upravljanom gestacijskom dijabetesu. Makrosomija zauzvrat povećava rizik uporabe pomagala pri porodu (npr. poroda pincetom, vakumske ekstrakcije i carskog reza) ili probleme tijekom vaginalnog oslobađanja (kao što je distocija ramena). Makrosomija može utjecati na 12% normalnih žena u usporedbi s 20% žena s gestacijskim dijabetesom.[22] Međutim, dokazi za svaku od ovih komplikacija nisu jednako jaki.
Novorođenčad rođena od žena sa stalnom visokom razinom šećera u krvi također je u povećanom riziku od niske razine glukoze u krvi (hipoglikemija), žutice, visokog broja crvenih krvnih stanica (policitemija) i niskog kalcija u krvi (hipokalijcemija) i magnezija (hipomagnezemija).[62] Neliječeni gestacijski dijabetes također ometa sazrijevanje, povećavajući rizik nedovoljnog razvoja djeteta sklonog sindromu respiratornog distresa zbog nepotpunog sazrijevanja pluća i poremećene sinteze surfaktanta.[62]
Za razliku od pre-gestacijskog dijabetesa, gestacijski dijabetes nije se jasno pokazao kao neovisni faktor rizika za malformacije. Malformacije obično nastaju negdje tijekom prvog tromjesečja (prije 13. tjedna trudnoće), dok se GDM postupno razvija i najmanje je izražen tijekom prvog i ranog drugog tromjesečja. Studije su pokazale da su djeca žena s gestacijskim dijabetesom u većem riziku od kongenitalnih malformacija.[63][64][65] Velika studija slučaja pokazala je da je gestacijski dijabetes povezan s ograničenom skupinom urođenih mana i da je ta povezanost općenito ograničena na žene s većim indeksom tjelesne mase.[66] Teško je osigurati da to nije djelomično zbog uključivanja žena s već postojećim dijabetesom tipa 2 koje nisu bile dijagnosticirane prije trudnoće.
Zbog oprečnih studija, u ovom trenutku nije jasno imaju li žene s gestacijskim dijabetesom veći rizik od preeklampsije.[67]
Epidemiologija[uredi | uredi kôd]
Gestacijski dijabetes pogađa 3–10% trudnoća, ovisno o ispitivanoj populaciji.[2][68]
Izvori[uredi | uredi kôd]
- ↑ a b c d e f g h i j k l m n o p Gestational Diabetes. NIDDK. Rujan 2014. Inačica izvorne stranice arhivirana 16. kolovoza 2016. Pristupljeno 31. srpnja 2016.
- ↑ a b c d e f g h i j Donovan, Peter J; McIntyre, H David. 1. listopada 2010. Drugs for gestational diabetes. Australian Prescriber. 33 (5): 141–144. doi:10.18773/austprescr.2010.066
- ↑ Metzger BE, Coustan DR. Kolovoz 1998. Summary and recommendations of the Fourth International Workshop-Conference on Gestational Diabetes Mellitus. The Organizing Committee. Diabetes Care. 21 Suppl 2: B161-7. PMID 9704245
- ↑ a b American Diabetes Association. Siječanj 2004. Gestational diabetes mellitus. Diabetes Care. 27 Suppl 1 (Supplement 1): S88-90. doi:10.2337/diacare.27.2007.s88. PMID 14693936
- ↑ White P. Studeni 1949. Pregnancy complicating diabetes. The American Journal of Medicine. 7 (5): 609–16. doi:10.1016/0002-9343(49)90382-4. PMID 15396063
- ↑ Priscilla White - White Classification, Diabetes in Pregnancy. Inačica izvorne stranice arhivirana 2. ožujka 2017. Pristupljeno 20. veljače 2017.
- ↑ Gabbe SG, Niebyl JR, Simpson JL. 2002. OBSTETRICS: Normal and Problem Pregnancies Fourth izdanje. Churchill Livingstone. New York. ISBN 978-0-443-06572-9
- ↑ a b American Diabetes Association. Siječanj 2017. 2. Classification and Diagnosis of Diabetes. Diabetes Care. 40 (Suppl 1): S11–S24. doi:10.2337/dc17-S005. PMID 27979889
- ↑ Carpenter MW, Coustan DR. Prosinac 1982. Criteria for screening tests for gestational diabetes. American Journal of Obstetrics and Gynecology. 144 (7): 768–73. doi:10.1016/0002-9378(82)90349-0. PMID 7148898
- ↑ Committee on Practice Bulletins—Obstetrics. Veljača 2018. ACOG Practice Bulletin No. 190: Gestational Diabetes Mellitus. Obstetrics and Gynecology. 131 (2): e49–e64. doi:10.1097/AOG.0000000000002501. PMID 29370047
- ↑ a b c d e f Ross G. Lipanj 2006. Gestational diabetes. Australian Family Physician. 35 (6): 392–6. PMID 16751853
- ↑ Khandwala YS, Baker VL, Shaw GM, Stevenson DK, Lu Y, Eisenberg ML. Listopad 2018. Association of paternal age with perinatal outcomes between 2007 and 2016 in the United States: population based cohort study. BMJ. 363: k4372. doi:10.1136/bmj.k4372. PMC 6207919. PMID 30381468
- ↑ Chu SY, Callaghan WM, Kim SY, Schmid CH, Lau J, England LJ, Dietz PM. Kolovoz 2007. Maternal obesity and risk of gestational diabetes mellitus. Diabetes Care. 30 (8): 2070–6. doi:10.2337/dc06-2559a. PMID 17416786
- ↑ Zhang C, Bao W, Rong Y, Yang H, Bowers K, Yeung E, Kiely M. 2013. Genetic variants and the risk of gestational diabetes mellitus: a systematic review. Human Reproduction Update. 19 (4): 376–90. doi:10.1093/humupd/dmt013. PMC 3682671. PMID 23690305
- ↑ Bjørge T, Tretli S, Engeland A. Prosinac 2004. Relation of height and body mass index to renal cell carcinoma in two million Norwegian men and women. American Journal of Epidemiology. 160 (12): 1168–76. doi:10.1093/aje/kwh345. PMID 15583369
- ↑ Toulis KA, Goulis DG, Kolibianakis EM, Venetis CA, Tarlatzis BC, Papadimas I. Kolovoz 2009. Risk of gestational diabetes mellitus in women with polycystic ovary syndrome: a systematic review and a meta-analysis. Fertility and Sterility. 92 (2): 667–77. doi:10.1016/j.fertnstert.2008.06.045. PMID 18710713
- ↑ Ma RM, Lao TT, Ma CL, Liao SJ, Lu YF, Du MY, Xiao H, Zhang L, Yang MH, Xiao X. Studeni 2007. Relationship between leg length and gestational diabetes mellitus in Chinese pregnant women. Diabetes Care. 30 (11): 2960–1. doi:10.2337/dc07-0763. PMID 17666468
- ↑ a b c ACOG. Prosinac 1994. Precis V. An Update on Obstetrics and Gynecology. ACOG (1994). str. 170. ISBN 978-0-915473-22-9
- ↑ Gestational Diabetes. American Pregnancy Association. Inačica izvorne stranice arhivirana 12. svibnja 2021. Pristupljeno 14. listopada 2020.
- ↑ a b Carr DB, Gabbe S. 1998. Gestational Diabetes: Detection, Management, and Implications. Clin Diabetes. 16 (1): 4. Inačica izvorne stranice arhivirana 10. listopada 2007.
- ↑ Buchanan TA, Xiang AH. Ožujak 2005. Gestational diabetes mellitus. The Journal of Clinical Investigation. 115 (3): 485–91. doi:10.1172/JCI24531. PMC 1052018. PMID 15765129
- ↑ a b c Kelly L, Evans L, Messenger D. Svibanj 2005. Controversies around gestational diabetes. Practical information for family doctors. Canadian Family Physician. 51 (5): 688–95. PMC 1472928. PMID 15934273
- ↑ Farrar D, Duley L, Dowswell T, Lawlor DA. Kolovoz 2017. Different strategies for diagnosing gestational diabetes to improve maternal and infant health. The Cochrane Database of Systematic Reviews. 8: CD007122. doi:10.1002/14651858.CD007122.pub4. PMC 6483546. PMID 28832911
- ↑ Tieu J, McPhee AJ, Crowther CA, Middleton P, Shepherd E. Kolovoz 2017. Screening for gestational diabetes mellitus based on different risk profiles and settings for improving maternal and infant health. The Cochrane Database of Systematic Reviews. 8: CD007222. doi:10.1002/14651858.CD007222.pub4. PMC 6483271. PMID 28771289
- ↑ Berger H, Crane J, Farine D, Armson A, De La Ronde S, Keenan-Lindsay L, Leduc L, Reid G, Van Aerde J. Studeni 2002. Screening for gestational diabetes mellitus. Journal of Obstetrics and Gynaecology Canada. 24 (11): 894–912. doi:10.1016/s1701-2163(16)31047-7. PMID 12417905
- ↑ Palacios, C; Trak-Fellermeier, MA; Martinez, RX; Lopez-Perez, L; Lips, P; Salisi, JA; John, JC; Peña-Rosas, JP. 3. listopada 2019. Regimens of vitamin D supplementation for women during pregnancy. The Cochrane Database of Systematic Reviews. 10: CD013446. doi:10.1002/14651858.CD013446. PMC 6776191. PMID 31581312
- ↑ Sanabria-Martínez G, García-Hermoso A, Poyatos-León R, Álvarez-Bueno C, Sánchez-López M, Martínez-Vizcaíno V. Kolovoz 2015. Effectiveness of physical activity interventions on preventing gestational diabetes mellitus and excessive maternal weight gain: a meta-analysis. BJOG. 122 (9): 1167–74. doi:10.1111/1471-0528.13429. PMID 26036300
- ↑ Yin YN, Li XL, Tao TJ, Luo BR, Liao SJ. Veljača 2014. Physical activity during pregnancy and the risk of gestational diabetes mellitus: a systematic review and meta-analysis of randomised controlled trials. British Journal of Sports Medicine. 48 (4): 290–5. doi:10.1136/bjsports-2013-092596. PMID 24037671
- ↑ Tieu, J; Shepherd, E; Middleton, P; Crowther, CA. 3. siječnja 2017. Dietary advice interventions in pregnancy for preventing gestational diabetes mellitus. The Cochrane Database of Systematic Reviews. 1: CD006674. doi:10.1002/14651858.CD006674.pub3. PMC 6464792. PMID 28046205
- ↑ Bennett CJ, Walker RE, Blumfield ML, Gwini SM, Ma J, Wang F, Wan Y, Dickinson H, Truby H. Srpanj 2018. Interventions designed to reduce excessive gestational weight gain can reduce the incidence of gestational diabetes mellitus: A systematic review and meta-analysis of randomised controlled trials. Diabetes Research and Clinical Practice (Review). 141: 69–79. doi:10.1016/j.diabres.2018.04.010. PMID 29698713
- ↑ a b c Tieu J, Shepherd E, Middleton P, Crowther CA. Kolovoz 2017. Interconception care for women with a history of gestational diabetes for improving maternal and infant outcomes. The Cochrane Database of Systematic Reviews. 8: CD010211. doi:10.1002/14651858.CD010211.pub3. PMC 6483533. PMID 28836274
- ↑ a b Alwan N, Tuffnell DJ, West J. Srpanj 2009. Treatments for gestational diabetes. The Cochrane Database of Systematic Reviews (3): CD003395. doi:10.1002/14651858.CD003395.pub2. PMC 7154381. PMID 19588341
- ↑ a b c d Brown J, Alwan NA, West J, Brown S, McKinlay CJ, Farrar D, Crowther CA. Svibanj 2017. Lifestyle interventions for the treatment of women with gestational diabetes (PDF). The Cochrane Database of Systematic Reviews. 5: CD011970. doi:10.1002/14651858.CD011970.pub2. PMC 6481373. PMID 28472859
- ↑ Kapoor N, Sankaran S, Hyer S, Shehata H. Prosinac 2007. Diabetes in pregnancy: a review of current evidence. Current Opinion in Obstetrics & Gynecology. 19 (6): 586–90. doi:10.1097/GCO.0b013e3282f20aad. PMID 18007138
- ↑ Healthy Diet During Pregnancy. Inačica izvorne stranice arhivirana 14. siječnja 2011. Pristupljeno 21. siječnja 2011.
- ↑ Han S, Middleton P, Shepherd E, Van Ryswyk E, Crowther CA. Veljača 2017. Different types of dietary advice for women with gestational diabetes mellitus. The Cochrane Database of Systematic Reviews. 2: CD009275. doi:10.1002/14651858.CD009275.pub3. PMC 6464700. PMID 28236296
- ↑ Mottola MF. Prosinac 2007. The role of exercise in the prevention and treatment of gestational diabetes mellitus. Current Sports Medicine Reports. 6 (6): 381–6. doi:10.1097/01.csmr.0000305617.87993.51. PMID 18001611
- ↑ a b Brown J, Ceysens G, Boulvain M. Lipanj 2017. Exercise for pregnant women with gestational diabetes for improving maternal and fetal outcomes. The Cochrane Database of Systematic Reviews. 6: CD012202. doi:10.1002/14651858.CD012202.pub2. PMC 6481507. PMID 28639706
- ↑ Taylor JS, Kacmar JE, Nothnagle M, Lawrence RA. Listopad 2005. A systematic review of the literature associating breastfeeding with type 2 diabetes and gestational diabetes. Journal of the American College of Nutrition. 24 (5): 320–6. doi:10.1080/07315724.2005.10719480. PMID 16192255
- ↑ Nachum Z, Ben-Shlomo I, Weiner E, Shalev E. Studeni 1999. Twice daily versus four times daily insulin dose regimens for diabetes in pregnancy: randomised controlled trial. BMJ. 319 (7219): 1223–7. doi:10.1136/bmj.319.7219.1223. PMC 28269. PMID 10550081
- ↑ Martis R, Brown J, Alsweiler J, Crawford TJ, Crowther CA. Travanj 2016. Different intensities of glycaemic control for women with gestational diabetes mellitus. The Cochrane Database of Systematic Reviews. 4: CD011624. doi:10.1002/14651858.CD011624.pub2. PMC 7100550. PMID 27055233
- ↑ a b Brown J, Martis R, Hughes B, Rowan J, Crowther CA. Siječanj 2017. Oral anti-diabetic pharmacological therapies for the treatment of women with gestational diabetes. review. The Cochrane Database of Systematic Reviews. 1: CD011967. doi:10.1002/14651858.CD011967.pub2. PMC 6464763. PMID 28120427
- ↑ a b Balsells M, García-Patterson A, Solà I, Roqué M, Gich I, Corcoy R. Siječanj 2015. Glibenclamide, metformin, and insulin for the treatment of gestational diabetes: a systematic review and meta-analysis. BMJ. 350: h102. doi:10.1136/bmj.h102. PMC 4301599. PMID 25609400
- ↑ Butalia S, Gutierrez L, Lodha A, Aitken E, Zakariasen A, Donovan L. Siječanj 2017. Short- and long-term outcomes of metformin compared with insulin alone in pregnancy: a systematic review and meta-analysis. Diabetic Medicine. 34 (1): 27–36. doi:10.1111/dme.13150. PMID 27150509
- ↑ Simmons D, Walters BN, Rowan JA, McIntyre HD. Svibanj 2004. Metformin therapy and diabetes in pregnancy. The Medical Journal of Australia. 180 (9): 462–4. doi:10.5694/j.1326-5377.2004.tb06024.x. PMID 15115425
- ↑ a b Sivalingam VN, Myers J, Nicholas S, Balen AH, Crosbie EJ. 2014. Metformin in reproductive health, pregnancy and gynaecological cancer: established and emerging indications. Human Reproduction Update. 20 (6): 853–68. doi:10.1093/humupd/dmu037. PMID 25013215
- ↑ Kim C, Berger DK, Chamany S. Svibanj 2007. Recurrence of gestational diabetes mellitus: a systematic review. Diabetes Care. 30 (5): 1314–9. doi:10.2337/dc06-2517. PMID 17290037
- ↑ Löbner K, Knopff A, Baumgarten A, Mollenhauer U, Marienfeld S, Garrido-Franco M, Bonifacio E, Ziegler AG. Ožujak 2006. Predictors of postpartum diabetes in women with gestational diabetes mellitus. Diabetes. 55 (3): 792–7. doi:10.2337/diabetes.55.03.06.db05-0746. PMID 16505245
- ↑ a b Järvelä IY, Juutinen J, Koskela P, Hartikainen AL, Kulmala P, Knip M, Tapanainen JS. Ožujak 2006. Gestational diabetes identifies women at risk for permanent type 1 and type 2 diabetes in fertile age: predictive role of autoantibodies. Diabetes Care. 29 (3): 607–12. doi:10.2337/diacare.29.03.06.dc05-1118. PMID 16505514
- ↑ Gestational Diabetes. Diabetes Mellitus & Pregnancy – Gestational Diabetes. Armenian Medical Network. 2006. Inačica izvorne stranice arhivirana 5. siječnja 2007. Pristupljeno 27. studenoga 2006.
- ↑ a b c Kim C, Newton KM, Knopp RH. Listopad 2002. Gestational diabetes and the incidence of type 2 diabetes: a systematic review. Diabetes Care. 25 (10): 1862–8. doi:10.2337/diacare.25.10.1862. PMID 12351492
- ↑ Lee AJ, Hiscock RJ, Wein P, Walker SP, Permezel M. Travanj 2007. Gestational diabetes mellitus: clinical predictors and long-term risk of developing type 2 diabetes: a retrospective cohort study using survival analysis. Diabetes Care. 30 (4): 878–83. doi:10.2337/dc06-1816. PMID 17392549
- ↑ Boney CM, Verma A, Tucker R, Vohr BR. Ožujak 2005. Metabolic syndrome in childhood: association with birth weight, maternal obesity, and gestational diabetes mellitus. Pediatrics. 115 (3): e290-6. doi:10.1542/peds.2004-1808. PMID 15741354
- ↑ Hillier TA, Pedula KL, Schmidt MM, Mullen JA, Charles MA, Pettitt DJ. Rujan 2007. Childhood obesity and metabolic imprinting: the ongoing effects of maternal hyperglycemia. Diabetes Care. 30 (9): 2287–92. doi:10.2337/dc06-2361. PMID 17519427
- ↑ Metzger BE. Prosinac 2007. Long-term outcomes in mothers diagnosed with gestational diabetes mellitus and their offspring. Clinical Obstetrics and Gynecology. 50 (4): 972–9. doi:10.1097/GRF.0b013e31815a61d6. PMID 17982340
- ↑ Perrin MC, Terry MB, Kleinhaus K, Deutsch L, Yanetz R, Tiram E, Calderon-Margalit R, Friedlander Y, Paltiel O, Harlap S. Ožujak 2008. Gestational diabetes and the risk of breast cancer among women in the Jerusalem Perinatal Study. Breast Cancer Research and Treatment. 108 (1): 129–35. doi:10.1007/s10549-007-9585-9. PMID 17476589
- ↑ Perrin MC, Terry MB, Kleinhaus K, Deutsch L, Yanetz R, Tiram E, Calderon R, Friedlander Y, Paltiel O, Harlap S. Kolovoz 2007. Gestational diabetes as a risk factor for pancreatic cancer: a prospective cohort study. BMC Medicine. 5 (1): 25. doi:10.1186/1741-7015-5-25. PMC 2042496. PMID 17705823
- ↑ a b Metzger BE, Lowe LP, Dyer AR, Trimble ER, Chaovarindr U, Coustan DR, Hadden DR, McCance DR, Hod M, McIntyre HD, Oats JJ, Persson B, Rogers MS, Sacks DA. Svibanj 2008. Hyperglycemia and adverse pregnancy outcomes (PDF). The New England Journal of Medicine. 358 (19): 1991–2002. doi:10.1056/NEJMoa0707943. PMID 18463375
- ↑ Langer O, Rodriguez DA, Xenakis EM, McFarland MB, Berkus MD, Arrendondo F. Travanj 1994. Intensified versus conventional management of gestational diabetes. American Journal of Obstetrics and Gynecology. 170 (4): 1036–46, discussion 1046–7. doi:10.1016/S0002-9378(94)70097-4. PMID 8166187
- ↑ Setji TL, Brown AJ, Feinglos MN. 1. siječnja 2005. Gestational Diabetes Mellitus. Clinical Diabetes. 23 (1): 17–24. doi:10.2337/diaclin.23.1.17
- ↑ a b Jones CW. Rujan 2001. Gestational diabetes and its impact on the neonate. Neonatal Network. 20 (6): 17–23. doi:10.1891/0730-0832.20.6.17. PMID 12144115
- ↑ Allen VM, Armson BA. Studeni 2007. Teratogenicity associated with pre-existing and gestational diabetes. Journal of Obstetrics and Gynaecology Canada. 29 (11): 927–934. doi:10.1016/s1701-2163(16)32653-6. PMID 17977497
- ↑ Martínez-Frías ML, Frías JP, Bermejo E, Rodríguez-Pinilla E, Prieto L, Frías JL. Lipanj 2005. Pre-gestational maternal body mass index predicts an increased risk of congenital malformations in infants of mothers with gestational diabetes. Diabetic Medicine. 22 (6): 775–81. doi:10.1111/j.1464-5491.2005.01492.x. PMID 15910631
- ↑ Savona-Ventura C, Gatt M. Kolovoz 2004. Embryonal risks in gestational diabetes mellitus. Early Human Development. 79 (1): 59–63. doi:10.1016/j.earlhumdev.2004.04.007. PMID 15449398
- ↑ Correa A, Gilboa SM, Besser LM, Botto LD, Moore CA, Hobbs CA, Cleves MA, Riehle-Colarusso TJ, Waller DK, Reece EA. Rujan 2008. Diabetes mellitus and birth defects. American Journal of Obstetrics and Gynecology. 199 (3): 237.e1–9. doi:10.1016/j.ajog.2008.06.028. PMC 4916956. PMID 18674752
- ↑ Leguizamón GF, Zeff NP, Fernández A. Kolovoz 2006. Hypertension and the pregnancy complicated by diabetes. Current Diabetes Reports. 6 (4): 297–304. doi:10.1007/s11892-006-0064-1. PMID 16879782
- ↑ Schneider, Clara, MS, RD, RN, CDE, LDN. Diabetes and the Risk to Your Family Tree. www.diabetescare.net. Diabetescare.net. Inačica izvorne stranice arhivirana 10. prosinca 2014. Pristupljeno 5. prosinca 2014.
