Wilsonova bolest
| Klasifikacija i vanjske poveznice | |
| MKB-10-CM | E83.01, E83.0 |
| MeSH | D006527 |

Wilsonova bolest ili hepatolentikularna degeneracija je genetički poremećaj u kojem dolazi do nakupljanja bakra u tkivima. Manifestira se neurološkim i psihijatrijskim simptomima i bolesti jetre. Bolest se nasljeđuje autosomno recesivno. Nastaje kao posljedica mutacije gena za protein Wilsonove bolesti.
Bolest se liječi lijekovima koji smanju apsorpciju bakra ili lijekovima koji uklanjanju višak bakra iz tijela.
Bolest je nazvana prema britanskom neurologu Samuel Alexander Kinnier Wilson (1878. – 1937.), britanskom neurologu koji je prvi opisao stanje 1912.

Etiologija[uredi | uredi kôd]
Wilsonova bolest ili hepatolentikularna degeneracija je nasljedna bolest. Prenosi se autosomno recesivno. Postoji defekt gena ATP7B koji je smješten na kromosomu 13, a odgovoran je za sintezu enzima ATP-aze koja posreduje transmembranski prijenos bakra iz jetrenih stanica u međustanični žučni kanalić. Javlja se podjednako u oba spola. Za nasljeđivanje oba roditelja moraju biti nosioci oštećenog gena. Ako oba roditelja nose gen za Wilsonovu bolest, vjerojatnost da će dijete naslijediti Wilsonovu bolest je 25%. Mnogi oboljeli ipak nemaju obiteljsku anamnezu Wilsonove bolesti. Kod njih se bolest javila kao posljedica spontane mutacije gena. Nosioci defektnog gena pojavljuju se u jednom od 100 porođaja, no incidencija bolesti u općoj populaciji iznosi oko 30 na milijun. Prema britanskim autorima više od 2/3 bolesnika ostaje neotkriveno. Premda svi detalji patogeneze hepatolentikularne degeneracije nisu još poznati, čini se da osnovni poremećaj leži u nesposobnosti jetrenih stanica da putem žuči izluče bakar iz organizma. Budući da je resorpcija bakra očuvana, a izlučivanje poremećeno, dolazi do nakupljanja tog metala u tkivima i organima, osobito jetri, mozgu, bubrezima, rožnici.
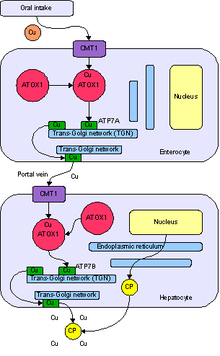
Etiopatogeneza[uredi | uredi kôd]
Često se u danu pojede i više bakra nego što je potrebno našem organizmu, no zdravi će ljudi, ono nepotrebno, izbaciti iz organizma. Normalno se 40 do 60% bakra iz hrane apsorbira u želudcu i dvanaesniku i prenosi krvlju u jetru, pri čemu je bakar labavo povezan s albuminom. U jetri se bakar odvaja od albumina i ulazi u citoplazmu jetrenih stanica, gdje se jadan dio upotrebljava za sintezu enzima koji sadržavaju bakar (citokrom-oksidaza i superoksid-dismutaza). Najveća količina spaja se s proteinom koji veže bakar,ceruloplazminom,i u tom se obliku vraća u krv putem koje postaje dostupan perifernim tkivima,ali se može vratiti i u jetru. Ovdje višak bakra jetrene stanice izlučuju sa žuči. Izlučivanje bakra putem žuči najvažniji je način reguliranja količine bakra u tijelu. U Wilsonovoj bolesti postoji defekt izlučivanja bakra putem žuči, a izostaje i povezivanje bakra s ceruloplazminom, pa se bakaru slobodnom obliku nakuplja u jetrenim stanicama i uzrokuje toksičko oštećenje jetre. Čini se da tako oštećene jetrene stanice ne mogu sintetizirati ceruloplazmin. Do otprilike pete godine života bakar se nakuplja samo u jetri, te su toksični učinci ograničeni na taj organ. Tek nakon toga vremena slobodni bakar prelazi u krv, gdje cirkulira nevezan s ceruloplazminom i odlaže su u druge organe kao što su mozak, rožnica oka, bubrezi, kosti, zglobovi, paratireoidne žlijezde, u kojima također uzrokuje oštećenja.

Patologija[uredi | uredi kôd]
Najveće se promjene nalaze u jetri, a ovise o razvojnome stadiju bolesti. U djece se obično vidi nakupljanje masti u citoplazmi jetrenih stanica te vakuolizacija jezgara zbog intranuklearnog nakupljanja glikogena. Obično se postupno razvija slika kroničnog hepatitisa različite aktivnosti koji je obilježen makrovezikularnom steatozom, Malloryjevim hijalinom u periportalnim jetrenim stanicama, te kolestazom. Postupno se razvija mikronodularna ciroza koja poslije prelazi u makronodularnu s velikim regeneratornim čvorovima. Nakupljanje bakra u jetrenim stanicama prikazuje se u mikroskopskim preparatima specijalnim metodama bojenja. U mozgu toksičko oštećenje ponajprije zahvaća bazalne ganglije, a osobito putamen u kojem dolazi do atrofije ili spužvastog omekšavanja.
Klinička slika[uredi | uredi kôd]
U 60% bolesnika pojavljuju se simptomi kroničnog hepatitisa različite aktivnosti s konačnim razvojem ciroze. Katkad se bolest očituje u obliku akutnog fulminantnog hepatitisa. Simptomi bolesti obično se pojavljuju između pete i pedesete godine života i to se najčešće očituju u doba adolescencije, a rjeđe u ranoj odrasloj dobi. U više od 30% bolesnika bolest se primarno očituje kao neurološki poremećaj čija je pojava obično podmukla i tiha, najčešće u drugome ili trećem desetljeću života. Početni simptomi mogu biti neprimjetni, poput blagog tremora, poteškoća u govoru i pisanju, a mogu se ustaliti ili se vremenom pogoršavati. Glavno obilježje neurološke Wilsonove bolesti je progresivan poremećaj motorike. Oko trećine bolesnika prezentira se psihijatrijskim simptomima kao što su smanjena radna sposobnost, depresija, nestabilno raspoloženje i psihoza. Kliničkom slikom tih bolesnika dominiraju poremećaji kretanja, među kojima se mogu prepoznati tri klinička sindroma:
- 1. akinetsko-rigidni sindrom koji je nalik parkinsonizmu,
- 2. distonički sindrom s abnormalnim nevoljnim kretnjama i
- 3. intencijski i posturalni tremor, često praćen ataksijom udova,p oremećajima hoda i dizartrijom.
Od rjeđih neuroloških manifestacija treba spomenuti poremećaje kognitivnih funkcija, epileptične napadaje, obično grand mal tipa, kao i recidivirajuće, obično pulsirajuće glavobolje. U tih je bolesnika karakteristična pojava granuliranog, žutosmeđeg prstena na gornjem polu rožnice (Kayser-Fleischerov prsten), a posljedica je nakupljenog bakra u Descemetovoj membrani. Taj se prsten katkad zamjećuje i golim okom, no u većini slučajeva vidi se se samo pregledom s procjepnom svjetiljkom. Za razliku od uobičajenih mišljenja, prisutnost tog prstena nije obvezna u neuroloških oblika hepatolentikularne degeneracije, kao što nije ni patognomična za hepatolentikularnu degeneraciju, jer se može naći u primarnoj bilijarnoj cirozi i kroničnom agresivnom hepatitisu. U diferencijalnoj dijagnozi treba isključiti aktiviranu formu hepatolentikularne degeneracije, multiplu sklerozu, druge poremećaje kretanja i razne oblike spinocerebelarnih degeneracija. Pojavljuju se lezije koštanog sustava kao što su osteomalacija, osteoporoza i spontane frakutre kostiju zbog taloženja bakra u paratireoidnim žlijezdama te proteinurija, aminoacidurija i fosfaturija zbog nakupljanja u epitelu bubrežnih kanalića. U odraslih se oboljelih često pojavljuju degenerativne promjene zglobova koje nalikuju osteoartritisu (osteoartrozi). Najčešće su simetrično zahvaćeni zglobovi na rukama, koljena i gležnjevi. Fizikalnim se pregledom zglobova može ustanoviti koštana oteklina, bolnost i pucketanje (krepitacije) u zahvaćenim zglobovima. Nema jasnih znakova upale zahvaćenog zgloba. Zglobne se tegobe mogu uspješno kontrolirati primjenom nesteroidnih antireumatika, no potrebno je liječiti posljedice osnovnog procesa (tj. odlaganja bakra).
Dijagnoza[uredi | uredi kôd]
Dijagnoza se postavlja na temelju anamneze, kliničke slike te karakterističnih biokemijskih parametara poremećaja metabolizma bakra (snižena koncentracija bakra i ceruloplazmina u serumu, povišena koncentracija bakra u jetri i 24-satnom urinu).
Testovi koji se koriste u dijagnostici bolesti: određivanje bakra u 24-satnoj mokraći, određivanje koncentracije bakra u krvi, određivanje ceruloplazmina u krvi, biopsija jetre, pregled očiju rascjepnom lampom, genetsko ispitivanje, pregled magnetskom rezonancijom. Otkriveno je 30 različitih mutacija gena za Wilsonovu bolest, pa je zato teško odrediti jednostavan genski probirni test.
Liječenje[uredi | uredi kôd]
Kod Wilsonove bolesti liječenjem se može spriječiti njezino napredovanje, a simptomi se mogu poboljšati.
Svrha je terapije ukloniti nakupljeni bakar i spriječiti njegovo ponovno nakupljanje. Lijekovi izbora su tzv. kelati tj. d-penicillamin (Trolovol, Cuprimin), i trien (Syprin), koji utječu na vezanje bakra i povećavaju njegovo izlučivanje mokraćom. Prestanak uzimanja lijeka može uzrokovati i smrt (čak unutar tri mjeseca), a samovoljno smanjenje doze lijeka može rezultirati napredovanjem bolesti. Zato je potrebna stalna kontrola neurologa specijalista za poremećaje pokreta. Zbog antipiridoksinskog učinka peniciliamina, treba ga davati uz 25 mg piridoksina na dan. Nuspojave penicilamina su povišena tjelesna temperatura, osip i limfadenopatija, granulocitopenija, trombocitopenija ili anemija. Tijekom prvih mjeseci liječenja, u 20-50% bolesnika s neurološkim simptomima dolazi do neobjašnjivog prolaznog pogoršanja kliničke slike. Kasne nuspojave penicilamina obično se zapažaju nakon godinu i više od početka liječenja. Najčešće se radi o proteinuriji koja može progredirati do pravog nefrotskog sindroma. Rijetke, ali iznimno ozbiljne nuspojave dugotrajne primjene penicilamina su eritematozni lupus, miastenija gravis i fatalni Goodpastureov sindrom. Većina tih nuspojava zahtjeva supstituciju penicilamina jednim od alternativnih lijekova (cink acetat ili trien). Noviji lijek koji se koristi u liječenju jesu cinkove soli (acetat, sulfat). Cink sprječava apsorpciju bakra u crijevima. Učinkovitost cinka dokazana je nakon 15-godišnjeg iskustva s navedenom terapijom u SAD-u i u ostalim dijelovima svijeta. Osnovna prednost liječenja cinkom jest znatno smanjenje nepoželjnih učinaka. Oboljelim sa znatnim jetrenim oštećenjem može biti potrebna i transplantacija jetre. Transplatacija jetre je terapija izbora u bolesnika s fulminantnom bolešću i onih s dekompenziranom cirozom jetre. Transplantacijom se ispravlja osnovni biokemijski poremećaj koji dovodi do Wilsonove bolesti. Nesigurna je uloga transplantacije u liječenju bolesnika s neurološkom Wilsonovom bolešću u odsutnosti jetrene insuficijencije.
Prognoza bolesti[uredi | uredi kôd]
Prognoza bolesti ovisi o zahvaćanju vitalnih organa. Neliječena ili neadekvatno liječena hepatolentikularna degeneracija ima neizbježno letalan ishod. Većina bolesnika umire unutar 6-7 godina od pojave prvih simptoma. Ako se na vrijeme poduzme adekvatno liječenje i bez iznimke provodi cijeli život, dugoročna je prognoza uglavnom dobra. Općenito uzevši, prognoza je bolja u bolesnika s neurološkim oblikom bolesti. Danas je posve jasno da, osim bolesnika s manifestnim simptomima bolesti, treba liječiti i asimptomatske ili presimptomatske bolesnike prema identičnim shemama liječenja. Poseban problem svih dugotrajnih oblika liječenja, pa tako i liječenja hepatolentikularne degeneracije, je nedostatak bolesnikove motiviranosti za liječenje, što često dovodi do samovoljna prekida liječenja. Takav postupak neminovno vodi u egzacerbaciju bolesti s neobjašnjivo težom kliničkom slikom, uz snažnu rezistenciju na terapiju. Rezultat svega je visok letalitet (smrtnost) (više od 70%) unutar 2-3 godine od egzacerbacije bolesti.
Izvori[uredi | uredi kôd]
| Molimo pročitajte upozorenje o korištenju medicinskih informacija. Ne provodite liječenje bez savjetovanja s liječnikom! |
